|
|
|
|
|
|
|
|
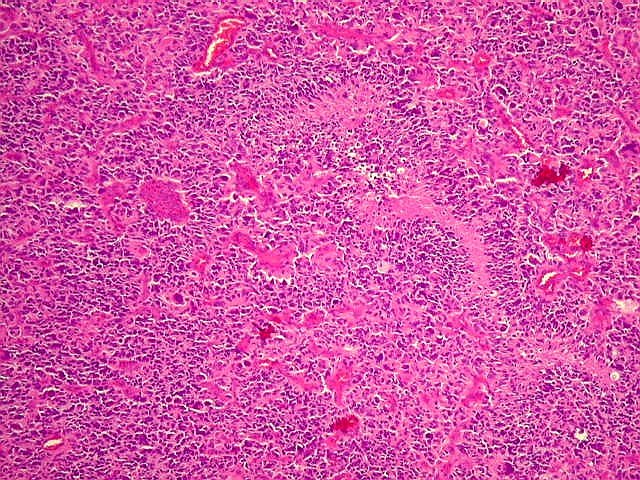
| Aspecto
geral do tumor.
Neoplasia maligna com grande pleomorfismo, composta por células com núcleos hipercromáticos, citoplasma róseo de limites imprecisos e células gigantes multinucleadas. |
|
| Células gigantes multinucleadas. São uma feição particularmente proeminente neste exemplo, mas não chegam a ser maioria. Por isso, este tumor não deve ser classificado como glioblastoma de células gigantes. Para um exemplo desta variedade rara de glioblastoma, clique. | |
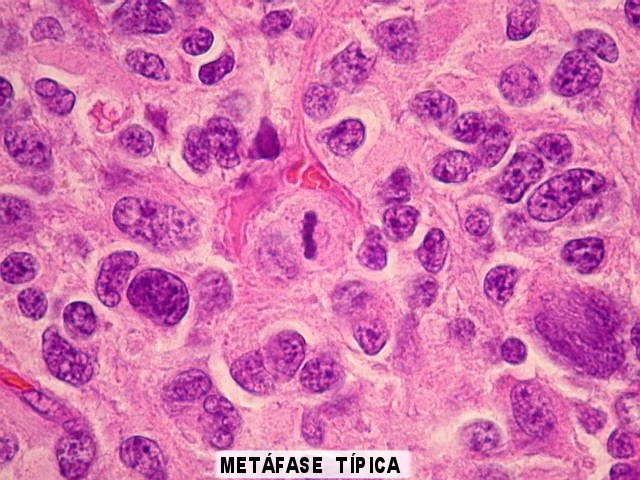
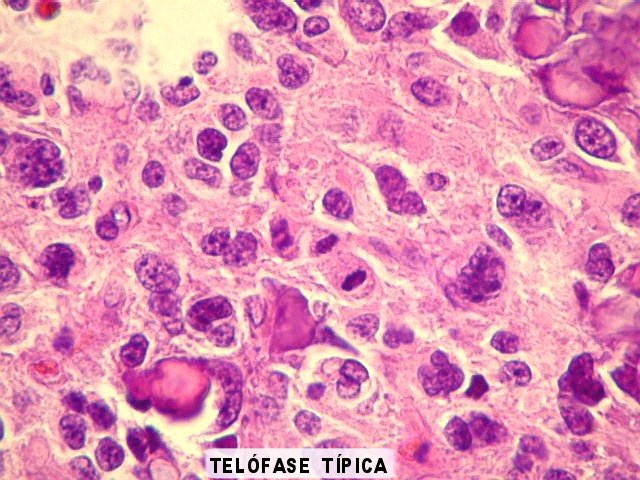
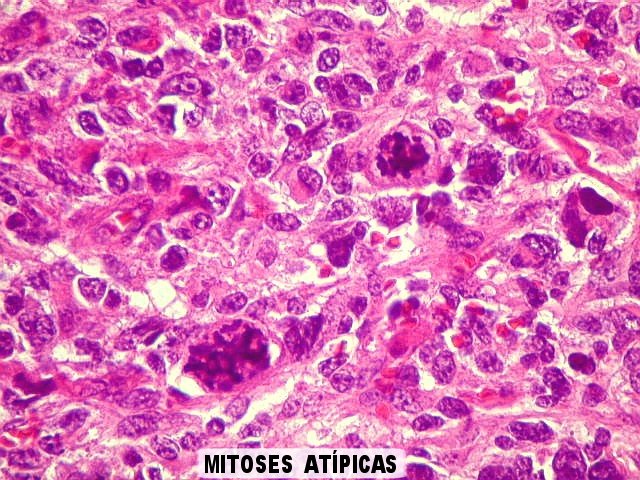
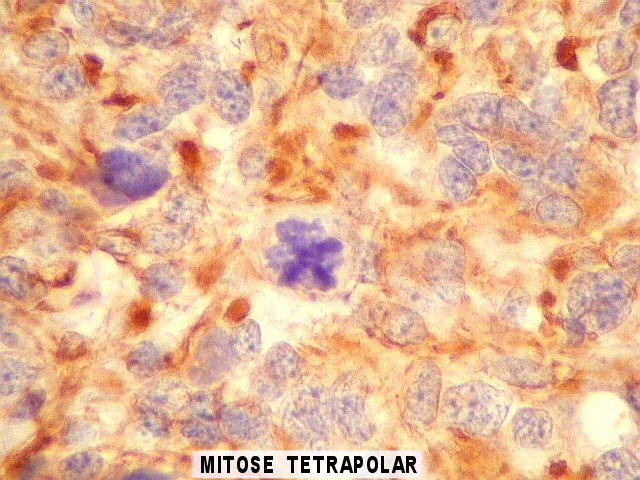
| Atividade mitótica. Intensa, com mitoses típicas (bipolares) em várias fases e mitoses atípicas (com múltiplos fusos mitóticos, desalinhamento dos cromossomos na placa metafásica, etc). | |
 |
 |
 |
|
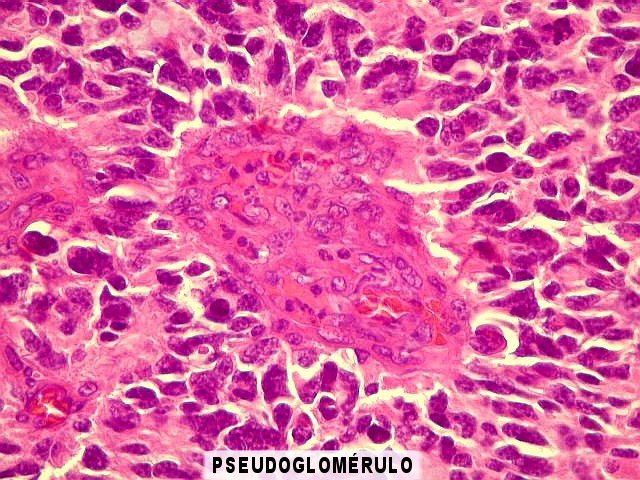
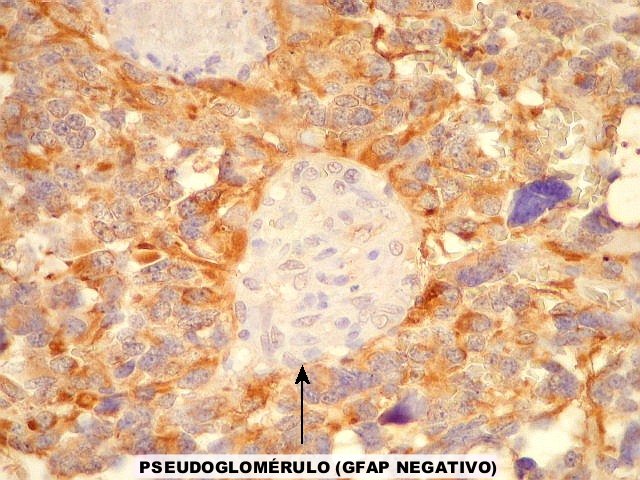
| Proliferação vascular. A proliferação vascular é uma das feições características dos gliomas de alto grau. Há hiperplasia das células vasculares, que se empilham umas sobre as outras formando pequenos novelos, conhecidos como pseudoglomérulos. A luz vascular é reduzida ou obliterada, causando áreas de necrose isquêmica com contorno serpiginoso ou geográfico (necroses em pseudopaliçada, abaixo). | 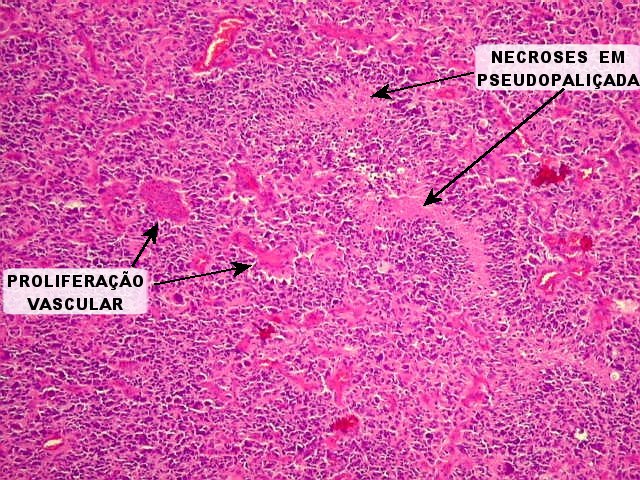 |
 |
|
 |
|
| Necroses em pseudopaliçada. São causadas pela proliferação endotelial dos vasos próximos, com obstrução da luz e isquemia. O termo 'pseudopaliçada' refere-se à disposição mais concentrada e perpendicular dos núcleos neoplásicos em volta destas áreas de necrose. Como a proliferação vascular causa a necrose, ambas são consideradas como um único critério na graduação da malignidade dos astrocitomas difusos segundo a classificação da OMS. | |
| Limite externo do tumor na leptomeninge. As células tumorais são contidas pela barreira da leptomeninge, formando uma superfície de limites nítidos. Contudo, na profundidade o tumor é extremamente infiltrativo (ver abaixo). | |
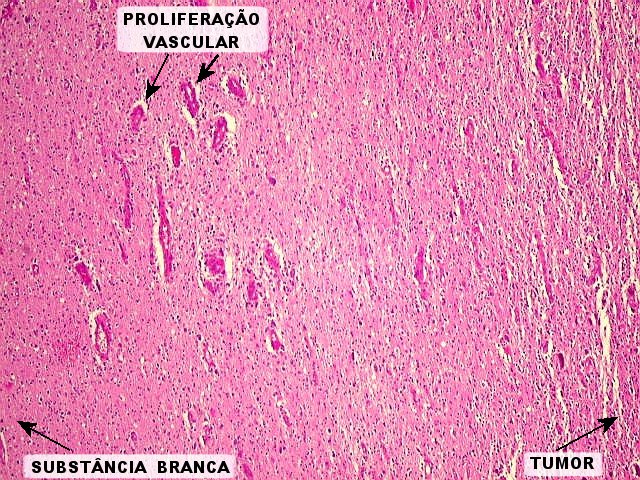
| Transição entre tumor e substância branca. Uma das características mais importantes dos gliomas malignos é a infiltração gradual do tecido nervoso limítrofe e a falta de limites nítidos. As células neoplásicas formam um gradiente suave, diminuindo em número em direção à periferia do tumor (à E na foto abaixo). Não é possível dizer onde o tumor acaba: mesmo em meio a tecido aparentemente normal há núcleos com atipias | |
|
|
|
| As quatro fotos abaixo, no mesmo aumento, são de campos seqüenciais, indo da substância branca "normal" (foto em cima à E) em direção ao interior do tumor (embaixo à D). Notar o aumento gradual da celularidade. | |
| Detalhes da substância branca infiltrada, notando-se, entre os núcleos normais da glia, núcleos com atipias e até mitoses atípicas. | |
|
|
|
| Proliferação vascular a distância. | ||
 |
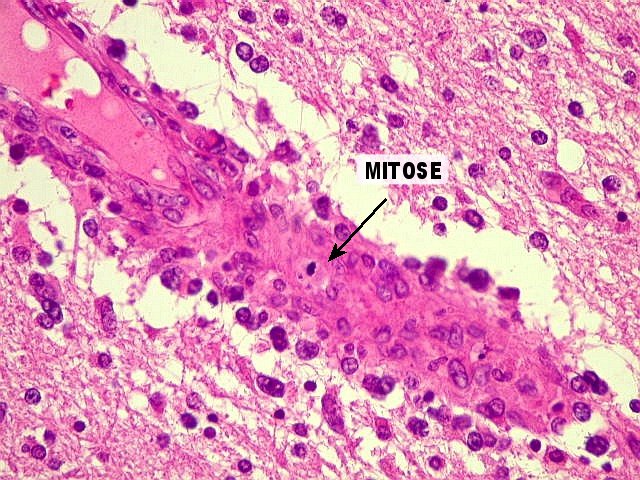
A proliferação celular já demonstrada acima não se restringe ao tumor propriamente dito. É notada também nas áreas limítrofes. Nesta foto o tumor está à D; um grupo de vasos próximos destaca-se devido à proliferação endotelial. Isto se deve à secreção pelas células tumorais de fatores hormonais de ação parácrina, que atuam sobre as células endoteliais de capilares vizinhos. | |
| Em alguns vasos é possível observar mitoses. | |
 |
|
| Calcificações. São achado inespecífico, entrando dentro da categoria de calcificação distrófica. Os gliomas que mais calcificam são os oligodendrogliomas, mas não é raro encontrar-se calcificações, às vezes extensas, em astrocitomas e glioblastomas. | |
| Reticulina. Os vasos proliferados são ricos em fibras reticulínicas, demonstradas por impregnação pela prata. Notar o caráter 'glomerulóide' das estruturas vasculares. | |
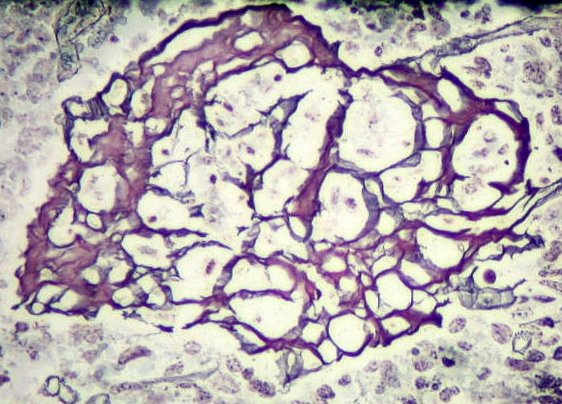 |
|
| IMUNOHISTOQUÍMICA |
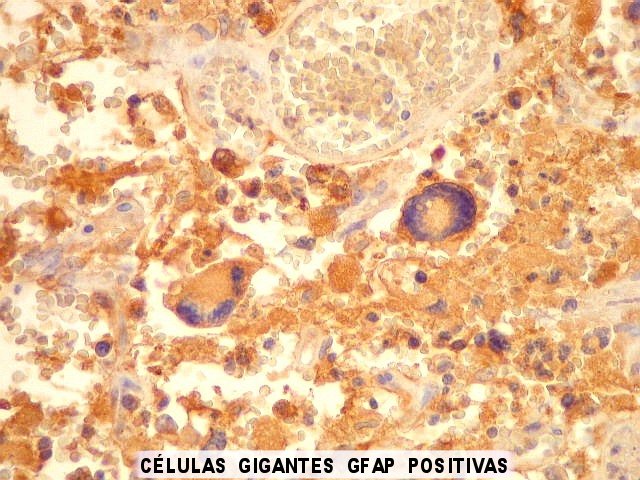
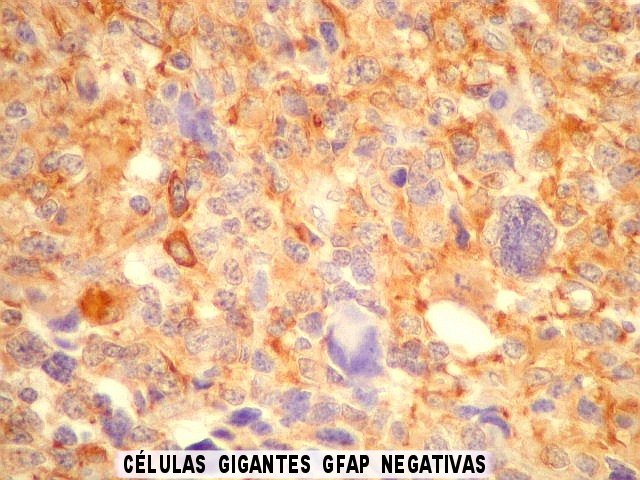
| GFAP. Positivo variável nas células neoplásicas, inclusive nas gigantes multinucleadas. Os vasos proliferados não se marcam. | |
 |
|
 |
|
 |
|
 |
|
| VIM. Positivo variável nas células neoplásicas. | |
| S100. Positividade variável nas células neoplásicas, nuclear e citoplasmática. | |
| NSE. Positividade variável nas células neoplásicas. | |
| KI-67. Positivo em cerca de 10% das células neoplásicas. Algumas células gigantes multinucleadas são positivas, outras negativas. | |
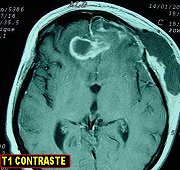
| Para RM desta paciente, clique » |
 |
| Este assunto na graduação | Características de imagem dos glioblastomas |
| Neuropatologia
- Graduação |
Neuropatologia -
Casos Complementares |
Neuroimagem
- Graduação |
Neuroimagem -
Casos Complementares |
Correlação
Neuropatologia - Neuroimagem |
|
|
|