|
|
|
|
|
|
|
|
| Fem. 53 a. A pequena amostra (minúsculos fragmentos obtidos por estereotaxia) era, não obstante, informativa, afastando a hipótese de tumor e, em conjunto com os exames de imagem, confirmando uma lesão desmielinizante, que, pelas suas feições imagenológicas, corresponde à chamada mielinólise pontina central. Como só tínhamos uma lâmina de consulta, não foi realizada coloração para mielina nem imunohistoquímica. |
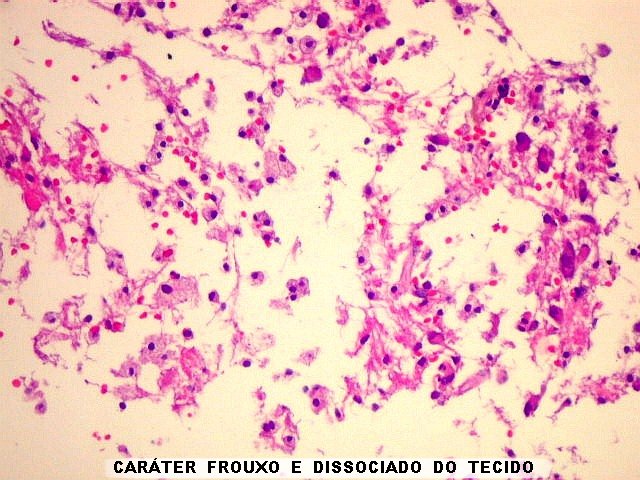
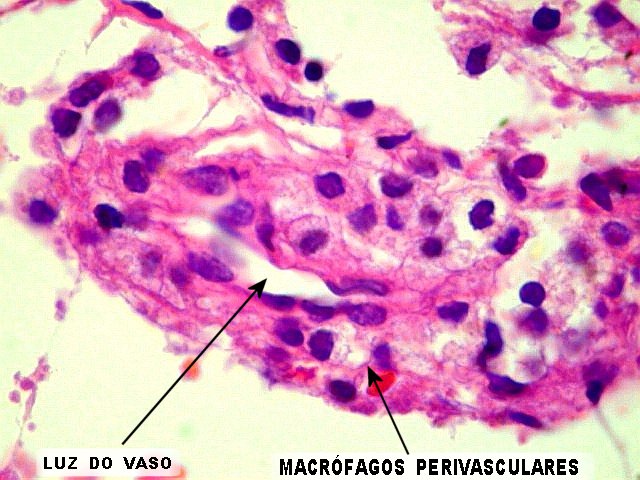
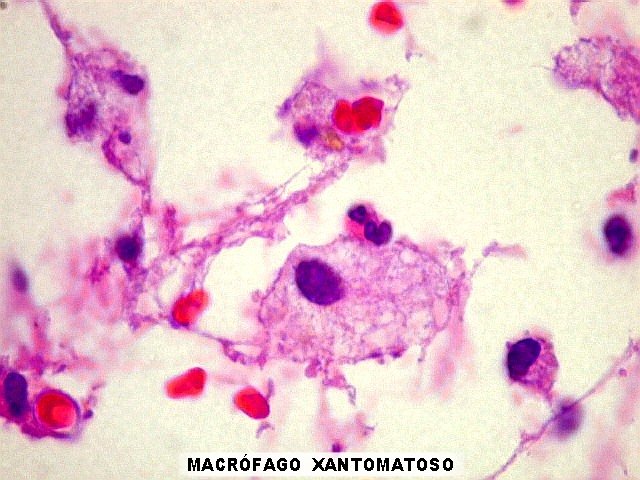
| Aspecto geral da biópsia. Os fragmentos de tecido nervoso mostravam aspecto frouxo, com dissociação dos elementos celulares. Predominavam os macrófagos, de contorno arredondado e citoplasma espumoso, como se anteciparia numa lesão desmielizante. Outro importante elemento foram os neurônios viáveis, com morfologia compatível com os habitualmente vistos nos núcleos da base pontina. Não havia infiltrado inflamatório perivascular, já que a MPC é atribuída a um mecanismo osmótico, diferente do mecanismo autoimune visto na esclerose múltipla . | |
 |
 |
 |
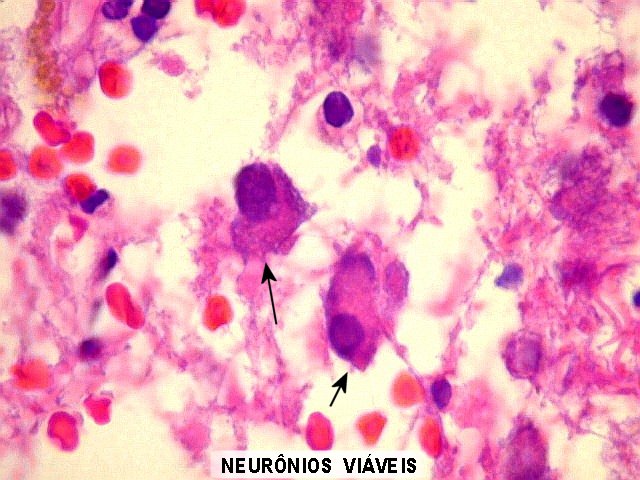
| Neurônios.
A presença de neurônios de aspecto viável (não necrótico, com núcleo arredondado e basófilo, nucléolo evidente e corpúsculos de Nissl no citoplasma atestava o caráter desmielinizante da lesão. Se fosse um infarto de ponte, estes neurônios deveriam estar necróticos. |
 |
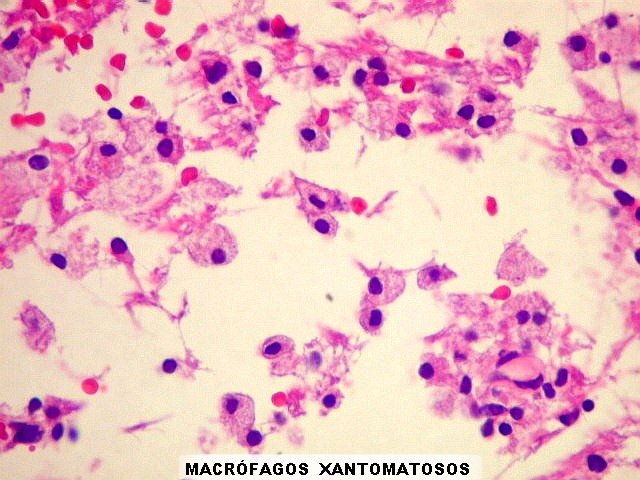
| Macrófagos.
Eram o principal elemento celular da lesão, abundantes, com citoplasma finamente vacuolado, contendo debris de mielina degenerada. |
 |
| Neurônios pigmentados. Raros na amostra, poderiam pertencer à substância negra ou ao locus coeruleus. | |
| Substância branca. Pequena parcela da amostra era constituída por substância branca normal. | |
| Mielinólise
pontina central.
É uma doença incomum, descrita originalmente por Adams et al. em 1959 em 3 pacientes alcoolistas e um com esclerodermia e desnutrição. O fator patogenético mais importante parece ser a correção muito rápida de profunda hiponatremia ou hiperosmolaridade. No passado o prognóstico era considerado muito ruim, mas hoje são identificados casos nos estágios iniciais, e relata-se até recuperação completa. Há inclusive relato de casos assintomáticos, descobertos casualmente com RM (Razvi e Leach , 2006). Incidência. A síndrome é rara. Numa série de 3548 autópsias consecutivas, foi encontrada em 9 casos, ou 0,25%. Victor (1971) encontrou uma incidência de 11,6 % em um estudo de 34 casos de síndrome de Wernicke-Korsakoff. A síndrome tem sido descrita em pacientes com doença hepática crônica, especialmente transplantados (descrita em 11 de 85 transplantados hepáticos por Estol et al., 1989), queimaduras graves, desnutrição, anorexia e distúrbios eletrolíticos graves. Com o advento dos exames de imagem, o diagnóstico tem sido feito com maior freqüência. Macroscopicamente, as lesões são semelhantes nos vários casos. Situam-se simetricamente no centro da base da ponte e se estendem pelos dois terços superiores da ponte até o limite ponto-mesencefálico. O tegmento pontino geralmente é poupado, assim como uma borda periférica de substância branca. As lesões não atingem o bulbo. Microscopicamente, a lesão é reconhecida em colorações para mielina pela palidez desta. Em casos com história curta há desmielinização com preservação dos axônios (vistos em técnicas argênticas). Há preservação dos neurônios dos núcleos da base da ponte, o que é o principal elemento para distinguir a mielinólise pontina central de um infarto da ponte. Oligodendrócitos estão muito diminuídos em número ou ausentes. Caracteristicamente, não há reação inflamatória. Com a evolução pode haver degeneração axonal secundária, afetando principalmente as fibras transversais ponto-cerebelares, com os tratos longitudinais (córtico-espinais) sendo envolvidos mais tardiamente. Em casos graves e avançados pode haver necrose completa do centro da ponte. Macrófagos aparecem após alguns dias e podem ser proeminentes, com citoplasma cheio de debris de mielina. Ultraestruturalmente o mecanismo da desmielinização parece residir em aparecimento de fendas e vacúolos nas baínhas de mieilna. Tais alterações são vistas em situações tóxicas e metabólicas, e diferem das observadas em outras doenças desmielinizantes, como na esclerose múltipla. As lesões se assemelham às da doença de Marchiafava-Bignami (desmielinização central do corpo caloso), mas associação das duas doenças é rara. Por outro lado há associação com a doença de Wernicke, embora as duas não tenham semelhança quanto à topografia ou caráter das lesões. Clínica. A doença é esporádica, afeta ambos sexos igualmente, em qualquer idade, e não há componente genético. Os primeiros casos relatados foram em adultos, mas há atualmente muitos casos em crianças, especialmente com queimaduras graves. O ponto mais importante é a associação da MPC com outra doença grave, geralmente com ameaça à vida. Em mais da metade dos casos ocorre no alcoolismo crônico avançado, freqüentemente em associação com a doença de Wernicke e polineuropatia. Outras doenças subjacentes são a insuficiência renal crônica em diálise, insuficiência hepática e transplante hepático, tumores malignos avançados, infecções bacterianas severas, pancreatite aguda e distúrbios hidroeletrolíticos severos. Na maioria dos pacientes não há sintomas clínicos que sugiram a lesão pontina, provavelmente porque é inicialmente pequena (2 3 mm) e situada na parte central da base da ponte, envolvendo poucas fibras córtico-pontinas ou ponto-cerebelares. Em outros casos, a lesão pontina é obscurecida pela gravidade da doença primária, inclusive coma. Numa minoria dos casos, a lesão pontina produz sintomas reconhecíveis. Pode manifestar-se como paralisia flácida dos 4 membros, progressiva ao longo de alguns dias, e dificuldade para mastigar, engolir e falar, simulando infarto da A. basilar. Os reflexos pupilares e corneanos, movimentos oculares extrínsecos e sensibilidade facial tendem a estar preservados. Movimentos oculares conjugados estão prejudicados e pode haver nistagmo. Se há sobrevida mais prolongada aparece espasticidade dos membros. Os pacientes ficam num estado de mutismo e paralisia com preservação da compreensão (locked-in syndrome). A patogênese da lesão desmielinizante continua mal compreendida. Admite-se um papel da ruptura da barreira hemoencefálica causada pelo rápido aumento do sódio, durante correção intempestiva de hiponatremia. Hiponatremia significativa (abaixo de 130 mEq/l e freqüentemente muito menos) esteve presente quase invariavelmente em várias séries de casos. Há também evidência da importância de hiperosmolaridade severa na gênese das lesões pontinas em pacientes queimados. Em trabalho experimental em cães, os animais foram submetidos a severa hiponatremia (100 a 115 mEq/l), corrigida por infusão de salina hipertônica (3%). Desenvolveram quadriparesia rígida e, na autópsia, mostraram lesões pontinas e extrapontinas indistinguíveis das da doença humana, em distribuição e aspecto histológico. Dexametasona exerce efeito protetor sobre a barreira e diminui as lesões desmielinizantes (Murase et al, 2006). As lesões da mielinólise pontina são hoje também conhecidas como desmielinização osmótica. Possíveis mecanismos incluem rápidas oscilações de água entre os compartimentos intravascular, extracelular e intracelular, que poderiam produzir desidratação das células gliais, apoptose dos oligodendrócitos e degradação da mielina. O processo ocorre mais freqüentemente durante o rápido reequilíbrio dos parâmetros sódicos no paciente hiponatrêmico. Para reduzir a ocorrência do fenômeno, é muito importante reconhecer as condições predisponentes e moderar a rapidez da correção dos desbalanços iônicos (Kumar et al, 2006). Principais fontes.
|
| Caso contribuído pelo Dr. Amilcar Castro de Mattos, Faculdade de Ciências Médicas da Pontifícia Universidade Católica de Campinas (PUCC), Campinas, SP. |
| Para RM desta paciente, clique » | 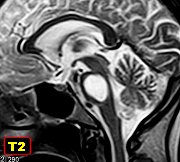 |
|
|
| Neuropatologia
- Graduação |
Neuropatologia -
Estudos de casos |
Neuroimagem
- Graduação |
Neuroimagem -
Estudos de Casos |
Roteiro
de aulas |
Textos
de apoio |
Correlação
Neuropatologia - Neuroimagem |
| Índice alfabético - Neuro | Adições recentes | Banco de imagens - Neuro | Textos ilustrados | Neuromuscular | Patologia - outros aparelhos | Pages in English |
|
|